نارسایی کبد در واقع از دست دادن عملکرد کبد است که طی چند روز یا چند هفته در فردی که هیچ بیماری کبدی از قبل وجود ندارد رخ میدهد. این بیماری بیشتر توسط ویروس هپاتیت یا داروهایی مانند استامینوفن به وجود میآید. نارسایی حاد کبدی کمتر از نارسایی مزمن کبدی است و معمولا کندتر پیشرفت میکند.
نارسایی حاد کبد که به عنوان نارسایی برق آسای کبدی نیز شناخته میشود، عوارض جدی مانند خونریزی و افزایش فشار در مغز را به دنبال دارد. این یک اورژانس پزشکی است که نیاز به بستری شدن در بیمارستان دارد.
با توجه به علت نارسایی کبد، گاهی اوقات میتوان با درمانهای اولیه و تغییر شیوه زندگی بهبودی کبد را دست آورد. اگر درمان نارسایی کبد با اصلاح سبک زندگی ایجاد نشد، پیوند کبد امکان دارد تنها راه درمان باشد. در صورتی که در مراحل اولیه نارسایی کبد اقدامات درمانی لازم انجام نگیرد، در مراحل بعدی سلامتی کبد برگشت پذیر نیستند. اگر با این وضعیت روبرو شدید احتمالا پزشک پیوند کبد ار توصیه کند.
در این مقاله از مجله سلامت سیوطب همه ابعاد نارسایی کبد مانند علائم، علت و راههای درمان آن را مورد بررسی قرار میدهیم.
علائم نارسایی کبد در زنان و مردان
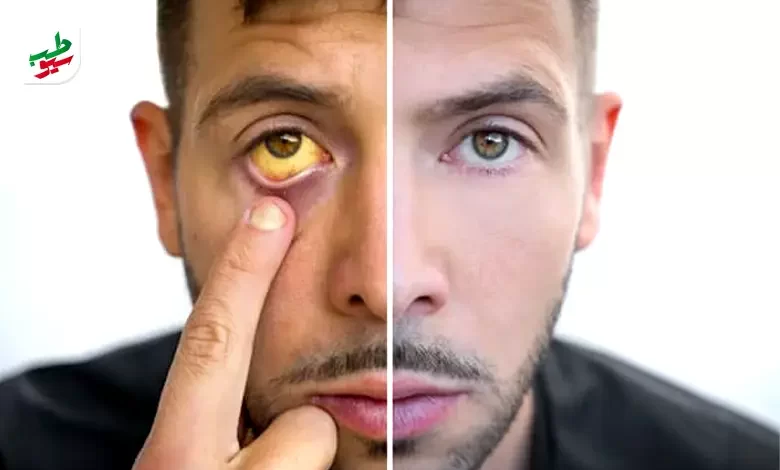
- زرد شدن پوست و کره چشم (یرقان)
- درد در سمت راست بالای شکم
- شکم متورم (آسیت)
- حالت تهوع
- استفراغ
- احساس عمومی ناخوشی (بیحالی)
- گیجی یا سردرگمی
- خواب آلودگی
- نفس ممکن است بوی کپکزده یا شیرین داشته باشد
- لرزش
چه زمانی برای کنترل نارسایی کبد باید به پزشک مراجعه کرد
نارسایی کبد میتواند به سرعت در یک فرد سالم ایجاد و زندگی او را تهدید کند. فردی که ناگهان دچار زردی چشم یا پوست شود یا حساسیت در قسمت فوقانی شکم را تجربه کند یا هر گونه تغییر غیرعادی در وضعیت روانی، شخصیت یا رفتار داشته باشد، باید فورا به پزشک مراجعه کرد.
علتهای ابتلا به نارسایی کبد
نارسایی کبد زمانی رخ میدهد که سلولهای کبدی به طور قابل توجهی آسیب ببینند و دیگر قادر به عملکرد نباشند. علل بالقوه عبارتند از:
- مصرف بیش از حد استامینوفن: شایعترین علت نارسایی کبد در آمریکا به حساب میآید. نارسایی حاد کبدی میتواند پس از یک دوز بسیار زیاد استامینوفن یا پس از دوزهای بالاتر از مقدار توصیهشده هر روز به مدت چند روز رخ دهد.
- داروهای تجویزی: مصرف بیش از حد برخی از داروهای تجویزی، از جمله آنتی بیوتیکها، داروهای ضد التهابی غیر استروئیدی و داروهای ضد تشنج، میتوانند باعث نارسایی کبدی شوند.
- مکملهای گیاهی: داروهای گیاهی و مکملها، از جمله کاوا، افدرا، اسکال کپ و پنی رویال با نارسایی کبد مرتبط هستند.
- هپاتیت و سایر ویروسها: هپاتیت A، هپاتیت B و هپاتیت E میتوانند باعث نارسایی حاد کبد شوند. از دیگر ویروسهایی که در نارسایی کبد نقش دارند باید به ویروس اپشتین بار، سیتومگالوویروس و ویروس هرپس سیمپلکس اشاره کرد.
- سموم: سمومی که میتوانند باعث نارسایی کبد شوند عبارتند از قارچ وحشی سمیAmanita phalloides که با قارچهای غیر سمی اشتباه گرفته میشوند. تتراکلرید کربن سم دیگری که میتواند باعث نارسایی کبد شود. این ماده شیمیایی صنعتی در حلالهای موم، لاک و سایر مواد یافت میشود.
- بیماری خودایمنی: نارسایی کبد میتواند ناشی از هپاتیت خودایمن باشد. بیماری که در آن سیستم ایمنی بدن به سلولهای کبد حمله میکند و باعث التهاب و آسیب میشود.
- بیماریهای وریدهای کبد: بیماریهای عروقی مانند سندرم Budd-Chiari به انسداد سیاهرگهای کبد منتهی میشود و در ادامه منجر به نارسایی حاد کبد خواهد شد.
- بیماری متابولیک: بیماریهای متابولیک نادر، مانند بیماری ویلسون و کبد چرب حاد بارداری، به ندرت باعث نارسایی کبد میشوند.
- سرطان: سرطانی که در کبد شروع یا به آن سرایت میکند، دور از ذهن نیست که باعث از کار افتادن کبد شود.
- شوکه شدن: عفونت شدید (سپسیس) و شوک، جریان خون به کبد را به شدت کاهش میدهد و باعث نارسایی کبد میشود.
- گرمازدگی: فعالیت بدنی شدید در یک محیط گرم گاهی نارسایی کبدی به دنبال دارد.
آیا نارسایی کبد باعث مرگ میشود، عوارض و هشدارهای آن را جدی بگیرید
مایعات بیش از حد در مغز (ادم مغزی): مایعات بیش از حد باعث ایجاد فشار در مغز میشوند. این فشار امکان دارد منجر به بینظمی، سردرگمی شدید ذهنی و تشنج شود.
خونریزی و اختلالات خونریزی: کبد نارسا نمیتواند فاکتورهای انعقادی کافی ایجاد کند. این فاکتورها در لخته شدن خون نقش بسیار مهمی دارند. هنگام ابتلا به نارسایی کبد، خونریزی در دستگاه گوارش شایع و کنترل آن دشوار است.
ابتلا به عفونت: افراد مبتلا به نارسایی کبدی بیشتر در معرض ابتلا به عفونتها هستند، به ویژه در خون و مجاری تنفسی و ادراری.
نارسایی کلیه: نارسایی کلیه اغلب پس از نارسایی کبد رخ میدهد. به خصوص اگر مصرف بیش از حد استامینوفن عامل ابتلا به این بیماری باشد. در این وضعیت هم کبد و هم کلیه آسیب میبینند.
نارسایی کبد قابل درمان است؟ 2 روش اصلی درمان را حتما بدانید
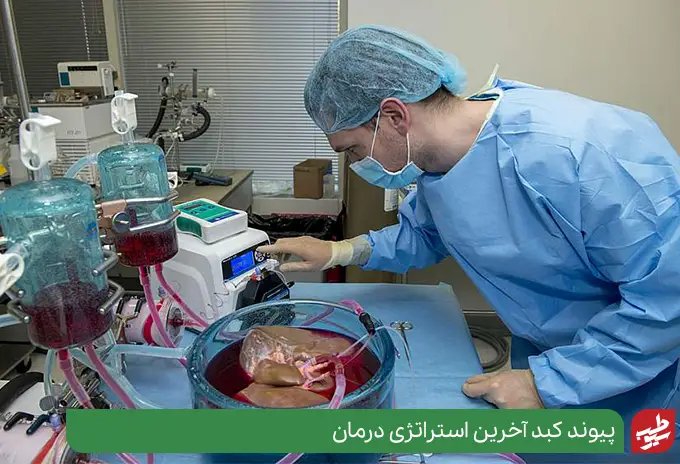
افراد مبتلا به نارسایی کبدی اغلب در بخش مراقبتهای ویژه یک بیمارستان تحت نظر قرار میگیرند تا در صورت لزوم پیوند کبد انجام پذیرد. در بسیاری از موارد، درمان شامل کنترل عوارض و دادن زمان به کبد برای بهبودی است. روشهای درمان نارسایی کبد عبارتند از:
- قرص برای نارسایی کبد: نارسایی کبد ناشی از مصرف بیش از حد استامینوفن با دارویی به نام استیل سیستئین درمان میشود. این دارو امکان دارد سایر علل نارسایی حاد کبد را هم درمان کند. مسمومیتهای قارچی و سایر مسمومیتها نیز گاهی با داروهایی قابل درمان هستند. این داروها در واقع اثرات سم را معکوس و آسیب کبدی را به حداقل میرسانند.
- پیوند کبد: زمانی که نارسایی حاد کبدی قابل برگشت نباشد، تنها درمان ممکن پیوند کبد است. در طول پیوند کبد، جراح، کبد آسیبدیده را برمیدارد و کبد سالم اهدا کننده را جایگزین آن میکند.
پزشک همچنین برای کنترل علائم سعی میکند از عوارض ناشی از نارسایی حاد کبد جلوگیری به عمل آورد. مراقبت امکان دارد شامل موارد زیر باشد:
- کاهش فشار ناشی از مایعات اضافی در مغز: ادم مغزی ناشی از نارسایی حاد کبدی میتواند فشار بر مغز را افزایش دهد. داروها به کاهش تجمع مایع در مغز کمک خواهند کرد.
- غربالگری عفونتها: تیم پزشکی هر از چند گاهی از خون و ادرار نمونه برداری میکند تا از نظر عفونت آزمایش شود. اگر پزشک مشکوک به عفونت باشد، داروهایی برای درمان عفونت تجویز خواهد کرد.
- جلوگیری از خونریزی شدید: پزشک میتواند داروهایی برای کاهش خطر خونریزی پیشنهاد دهد. اگر بیمار مقدار زیادی خون از دست بدهد، ممکن است آزمایشاتی برای یافتن منبع از دست دادن خون انجام گیرد. در ادامه نیاز به تزریق خون دور از ذهن نیست.
- ارائه حمایتهای تغذیهای: اگر بیمار قادر به خوردن نباشد، برای درمان کمبودهای تغذیهای باید سراغ مکملها برای جبران برود.
روشهایی که محققین برای درمان نارسایی کبد روی آنها کار میکنند
دانشمندان به تحقیق در مورد درمانهای جدید برای نارسایی کبد، به ویژه روشهایی که نیاز به پیوند کبد را کاهش میدهد یا به تاخیر میاندازند، ادامه میدهند. چندین درمان بالقوه در حال بررسی هستند، مهم است که به خاطر داشته باشید که آنها آزمایشی هستند و امکان دارد هنوز در دسترس نباشند. از جمله روشهایی درمانی که مورد مطالعه هستند عبارتند از:
- دستگاههای کمککننده کبد مصنوعی: یک دستگاه کار کبد را انجام میدهد، دقیقا مانند دیالیز، وقتی کلیهها کار نمیکنند. انواع مختلفی از دستگاهها در حال مطالعه هستند. تحقیقات نشان میدهد که برخی از این دستگاهها، اما نه همه، ممکن است بقا را بهبود بخشند. یک کارآزمایی چند مرکزی به خوبی کنترلشده نشان داد که یک سیستم به نام سیستم حمایتی کبد خارج از بدن، به برخی از افراد مبتلا به نارسایی کبد کمک کرد تا بدون پیوند زنده بمانند. بهاین درمان، تبادل پلاسما با حجم بالا نیز گفته میشود. مطالعات بیشتری برای این درمان مورد نیاز است و پژوهشگران در حال فعالیت روی آن هستند.
- پیوند هپاتوسیت: پیوند سلولهای کبد (نه کل اندام) ممکن است به طور موقت نیاز به پیوند کبد را به تاخیر بیندازد. در برخی موارد، میتواند به بهبودی کامل منجر شود. کمبود کبد اهداکننده با کیفیت خوب، استفاده از این درمان را محدود کرده است.
- پیوند کمکی کبد: این روش شامل برداشتن یک قطعه کوچک از کبد و جایگزینی آن با پیوندی با اندازه مشابه است. این به کبد اجازه میدهد تا بدون نیاز به داروهای سرکوب کننده سیستم ایمنی، بازسازی شود. پیوند کبد کمکی یک روش دشوار ونیاز به زمان بیشتری برای ارزیابی دارد.
- پیوند زن: این نوع پیوند، کبد انسان را با کبد حیوانی یا غیر انسانی جایگزین میکند. پزشکان چندین دهه پیش پیوند تجربی کبد را با استفاده از جگر خوک انجام دادند، اما نتایج ناامیدکننده بود. با این حال، پیشرفتها در پزشکی ایمنی و پیوند، محققان را بر آن داشته تا دوباره بهاین روش درمانی فکر کنند. ممکن است برای کسانی که منتظر پیوند کبد انسان هستند، کمک کند.
نگاهی کلی به موضوع نارسایی کبد
اگر فردی در مراحل اولیه آسیب یا بیماری کبدی قرار داشته باشد، میتواند با اصلاح سبک زندگی در طول زمان و استفاده از برخی داروها تا حدود زیادی بهبود پیدا کند. اما اگر فردی بی توجه به درمان نارسایی کبد در مراحل اولیه باشد و زمان را از دست بدهد، مراحل بعدی برگشت پذیر نیستند. قرارگیری در این وضعیت بیمار را مجبور به انتخاب تنها روش درمان یعنی پیوند کبد میکند.
نارسایی کبد میتواند یک اورژانس تهدیدکننده زندگی باشد که نیاز به مداخله پزشکی فوری دارد، صرف نظر از اینکه حاد یا مزمن باشد. افراد مبتلا به بیماریهای کبدی از جمله نارسایی کبد، اغلب در طول زندگی خود تحت نظر قرار میگیرند. این تحت نظر بودن برای آنها اطمینان حاصل میکند که وضعیت آنها وخیمتر نخواهد شد یا از آسیب بیشتر کبد در امان میمانند. برای اینکه روند درمان نارسایی کبد به خوبی و درست پیش برود باید علت ابتلا به این بیماری روشن گردد.
سوالات متداول
1. علت نارسایی کبد چیست؟
بسیاری از بیماریها و شرایط مختلف باعث نارسایی کبد میشوند، از جمله هپاتیت B و C، بیماری کبد چرب غیر مرتبط با الکل، سوء مصرف الکل و هموکروماتوز. در بسیاری از موارد، نارسایی مزمن کبدی ناشی از سیروز است. سیروز زخم کبد است که در اثر صدمات مکرر یا طولانی مدت، مانند نوشیدن بیش از حد الکل در یک دوره زمانی طولانی یا عفونت مزمن هپاتیت به وجود میآید. همانطور که بافت اسکار جایگزین بافت سالم کبد میشود، کبد توانایی عملکرد خود را از دست میدهد.
2. چه کسانی بیشتر در معرض خطر نارسایی کبد هستند؟
کسانی که عفونت مزمن (طولانی مدت) کبد مانند هپاتیت B یا C داشته باشند و افرادی که بیش از حد الکل بنوشید یا مصرف کرده باشند. افرادی که شرایط پزشکی خاصی دارند مانند هموکروماتوز (بدن آهن زیادی را از غذا جذب میکند)، سندرم متابولیک، بیماری خود ایمنی و بیماری ویلسون (بدن نمیتواند مس اضافی را حذف کند).
3. راههای درمان نارسایی حاد (ناگهانی) کبد چیست؟
مایعات داخل وریدی (IV) برای حفظ فشار خون
داروهایی مانند ملینها برای کمک به دفع سموم
پایش گلوکز (قند) خون: در صورت کاهش قند خون پزشک مصرف گلوکز را توصیه خواهد کرد
بیمار در صورت خونریزی بیش از حد، تزریق خون یا لوله تنفسی برای کمک به تنفس دریافت میکند
4. طول عمر بعد از کار افتادن کبد چقدر است؟
اگر بیماران پیوند کبد انجام دهند حدود 75 درصد آنها تا پنج سال بعد ممر میکنند.