انواع هپاتیت A تا E و بهترین روشهای پیشگیری از ابتلا
هپاتیت یک التهاب کبد است که توسط انواع ویروسهای عفونی و عوامل غیرعفونی ایجاد میشود. این بیماری منجر به طیف وسیعی از مشکلات سلامتی خواهد شد که برخی از آنها میتواند کشنده باشد.
پنج گونه اصلی از این ویروس وجود دارد که به آنها انواع A ، B ، C ، D و E گفته میشود. در حالی که همه آنها باعث بیماری کبدی میشوند، اما از جهات مهمی از جمله روشهای انتقال، شدت بیماری، توزیع جغرافیایی و پیشگیری متفاوت هستند.
براساس آمار سازمان بهداشت جهانی تخمین زده میشود که 354 میلیون نفر در سراسر جهان با نوع B یا C زندگی میکنند و برای اکثر آنها آزمایش و درمان خارج از دسترس است.
برخی از انواع هپاتیت از طریق واکسیناسیون قابل پیشگیری است. یک مطالعه WHO نشان داد که حدود 4.5 میلیون مرگ زودرس در کشورهای کم درآمد و متوسط تا سال 2030 از طریق واکسیناسیون، آزمایشهای تشخیصی، داروها و کمپینهای آموزشی قابل پیشگیری است.
کبد در ناحیه بالای سمت راست شکم قرار دارد. عملکردهای بسیار مهمی را انجام میدهد که بر متابولیسم بدن تاثیر میگذارد، از جمله:
- تولید صفرا، که برای هضم ضروری است
- فیلتر کردن سموم از بدن انسان
- دفع بیلی روبین (محصول تجزیه گلبولهای قرمز خون)، کلسترول، هورمونها و داروها
- تجزیه کربوهیدراتها، چربیها و پروتئینها
- فعال کردن آنزیمها که پروتئینهای تخصصی ضروری برای عملکردهای بدن هستند
- ذخیره گلیکوژن (شکلی از قند)، مواد معدنی و ویتامینها (A، D، E و K)
- سنتز پروتئینهای خون مانند آلبومین
- سنتز عوامل انعقادی
بر اساس منبع معتبر مرکز کنترل و پیشگیری از بیماریها (CDC)، تقریبا 4.4 میلیون آمریکایی در حال حاضر با هپاتیت مزمن B و C زندگی میکنند. بسیاری دیگر حتی نمیدانند که این بیماری را دارند.
طبق آمار اعلام شده در سال 1397 از زبان رئیس شبکه هپاتیت کشور در ایران حدود یک میلیون و ۴۰۰هزار نفر مبتلا به نوع B هستند که ۶۰ درصد این موارد ناشناخته ماندهاند. همچنین ۱۸۶هزار نفر مبتلا به نوع C در کشور وجود دارد.
همچنین آمار جهانی هپاتیت در سال 1399 اینچنین بیان شده است. در حال حاضر ۳.۸ درصد جمعیت جهان به نوع B مبتلا هستند و میتوان گفت ۲۹۶ میلیون نفر در جهان با این بیماری درگیر شدهاند و در ۰.۷۵ درصد جمعیت جهان نیز نوع C تشخیص داده شده است.
گزینههای درمانی بسته به نوع هپاتیت متفاوت خواهد بود. شما میتوانید با واکسیناسیون و اقدامات احتیاطی در شیوه زندگی از برخی انواع این بیماری جلوگیری کنید.
بیشتر بخوانید: آنفلوانزا، ویروس روزهای سرد
علل پیدایش هپاتیت غیرعفونی
الکل و سایر سموم
مصرف زیاد الکل میتواند باعث آسیب و التهاب کبد شود. گاهی اوقات به این بیماری هپاتیت الکلی گفته میشود. الکل به طور مستقیم به سلولهای کبد آسیب میرساند. با گذشت زمان، میتواند آسیب دائمی ایجاد کرده و منجر به نارسایی کبد و سیروز، ضخیم شدن و ایجاد زخم در کبد شود.
سایر علل سمی این بیماری شامل مصرف بیش از حد داروها و قرار گرفتن در معرض سموم است.
پاسخ سیستم خود ایمنی
در برخی موارد، سیستم ایمنی بدن کبد را به عنوان یک ماده مضر اشتباه میگیرد و شروع به حمله به آن میکند. این باعث التهاب مداوم شده که میتواند از خفیف تا شدید متغیر باشد و اغلب مانع عملکرد کبد میشود. این بیماری در زنان سه برابر بیشتر از مردان شایع است.
علائم شایع هپاتیت
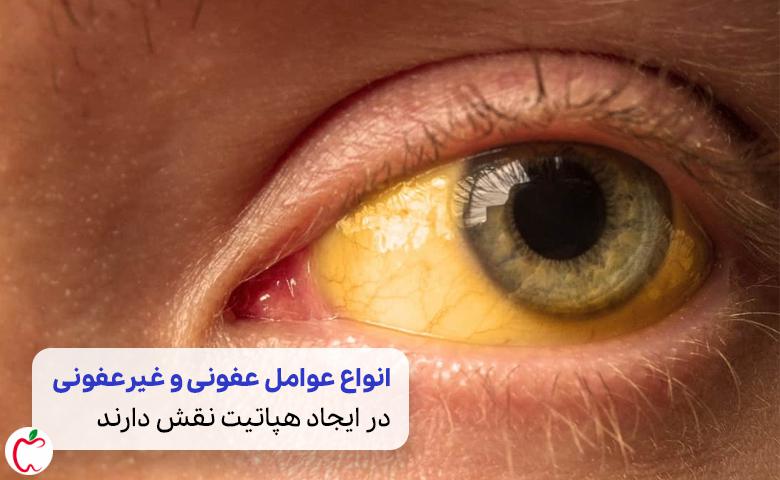
اگر اشکال عفونی هپاتیت مزمن را شاهد هستید، مانند نوع B و C، ممکن است در ابتدا علائم وجود نداشته باشد. از آغاز بیماری تا زمانی که آسیب بر عملکرد کبد تاثیر نگذارد ممکن است علائم ظاهر نشوند.
علائم و نشانههای هپاتیت حاد به سرعت ظاهر میشود. آنها عبارتند از:
- خستگی
- علائم شبیه آنفولانزا
- ادرار تیره
- مدفوع کم رنگ
- درد شکم
- از دست دادن اشتها
- کاهش وزن بدون دلیل
- پوست و چشمهای زرد، که ممکن است نشانههای زردی باشد
هپاتیت مزمن به آهستگی توسعه مییابد، بنابراین این علائم و نشانهها ممکن است خیلی ظریف نباشند.
بیشتر بخوانید: عفونت ادراری | چگونه به این عفونت مبتلا نشویم؟
انواع هپاتیت ویروسی

عفونتهای ویروسی کبد که به عنوان هپاتیت طبقهبندی میشوند با نامهای A، B، C، D و E شناخته میشوند. ویروس متفاوتی مسئول هر نوع هپاتیت منتقله از راه ویروسی است.
نوع A همیشه یک بیماری حاد و کوتاه مدت است، در حالی که انواع B، C و D به احتمال زیاد مداوم و مزمن هستند. نوع E معمولا حاد است اما میتواند به ویژه در زنان باردار خطرناک باشد.
هپاتیت A
نوع A در اثر عفونت با ویروس A (HAV) ایجاد میشود. این نوع از این بیماری بیشتر با مصرف غذا یا آب آلوده به مدفوع شخص آلوده به نوع A منتقل خواهد شد.
درمان هپاتیت A
نوع A معمولا نیازی به درمان ندارد زیرا یک بیماری کوتاه مدت است. اگر علائم باعث ناراحتی زیادی شود، ممکن است استراحت در رختخواب را توصیه کنند. اگر بیمار دچار استفراغ یا اسهال شد، باید دستورات پزشک را برای هیدراتاسیون و تغذیه دنبال کند.
واکسن نوع A برای جلوگیری از این عفونت در دسترس است. اکثر کودکان واکسیناسیون را بین 12 تا 18 ماهگی شروع میکنند. این یک سری از دو واکسن است. واکسیناسیون نوع A برای بزرگسالان نیز موجود است و میتواند با واکسن نوع B ترکیب شود.
هپاتیت B
نوع B از طریق تماس با مایعات عفونی بدن مانند خون، ترشحات واژن یا مایع منی حاوی ویروس B (HBV) منتقل میشود. استفاده از داروهای تزریقی، داشتن رابطه جنسی با شریک آلوده یا استفاده از تیغ با فرد آلوده خطر ابتلا به نوع B را افزایش میدهد.
یک منبع علمی در آمریکا معتقد است که 1.2 میلیون نفر در ایالات متحده و 350 میلیون نفر در سراسر جهان با این بیماری مزمن زندگی میکنند.
درمان هپاتیت B
نوع حاد B نیازی به درمان خاصی ندارد. اما نوع مزمن B با داروهای ضد ویروسی درمان میشود. این نوع درمان میتواند پرهزینه باشد، زیرا باید چندین ماه یا سال ادامه یابد. درمان نوع B مزمن همچنین نیاز به ارزیابی و نظارت منظم پزشکی دارد تا مشخص شود آیا ویروس به درمان پاسخ میدهد یا باید راهکار دیگری در نظر گرفت.
با واکسیناسیون میتوان از نوع B جلوگیری کرد. منبع CDCT، واکسیناسیون هپاتیت B را برای همه نوزادان توصیه میکند. سه سری واکسن معمولا در شش ماه اول کودکی تکمیل خواهند شد. این واکسن همچنین برای همه پرسنل مراقبتهای بهداشتی و پزشکی توصیه میشود.
هپاتیت C
نوع C از ویروس C (HCV) ناشی میشود. نوع C از طریق تماس مستقیم با مایعات بدن آلوده، معمولا از طریق تزریق مواد مخدر و تماس جنسی انتقال پیدا میکند. HCV یکی از شایعترین عفونتهای ویروسی منتقله از طریق خون در ایالات متحده است. تقریبا 2.7 تا 3.9 میلیون آمریکایی در حال حاضر با شکل مزمن این عفونت زندگی میکنند.
درمان هپاتیت C
داروهای ضد ویروسی برای درمان هر دو نوع حاد و مزمن نوع C کارساز است. افرادی که به نوع C مزمن مبتلا میشوند، معمولا با ترکیبی از داروهای ضد ویروسی درمان میشوند. آنها همچنین ممکن است به آزمایشهای بیشتری برای تعیین بهترین نوع درمان نیاز داشته باشند.
افرادی که در نتیجه نوع C مزمن دچار سیروز (زخم کبد) یا بیماری کبدی میشوند، احتمال دارد کاندید پیوند کبد باشند. در حال حاضر واکسنی برای نوع C وجود ندارد.
هپاتیت D
نوع D هپاتیت دلتا نام دارد، نوع D یک بیماری جدی کبدی است که توسط ویروس D (HDV) ایجاد میشود. HDV از طریق تماس مستقیم با خون آلوده منتقل خواهد شد. نوع D یک شکل نادر از این بیماری است که فقط در ارتباط با عفونت نوع B به وجود میآید. ویروس نوع D نمیتواند بدون وجود نوع B تکثیر شود.
درمان هپاتیت D
در حال حاضر هیچ داروی ضد ویروسی برای درمان نوع D وجود ندارد. بر اساس یک مطالعه در سال 2013 دارویی به نام آلفا اینترفرون میتواند برای درمان نوع D مورد استفاده قرار گیرد، اما فقط در حدود 25 تا 30 درصد افراد بهبود را نشان میدهند.
با واکسیناسیون نوع B میتوان از هپاتیت D جلوگیری کرد، زیرا عفونت با نوع B برای ایجاد نوع D ضروری است.
هپاتیت E
نوع E یک بیماری منتقله از راه آب است که توسط ویروس E (HEV) ایجاد میشود. نوع E عمدتا در مناطقی با بهداشت ضعیف یافت شده و در اکثر اوقات ناشی از استفاده منبع آب آلوده است. به گفته منبع CDCTrust، موارد نوع E در خاورمیانه، آسیا، آمریکای مرکزی و آفریقا گزارش شده است.
درمان هپاتیت E
در حال حاضر، هیچ درمان پزشکی خاصی برای درمان نوع E در دسترس نیست. زیرا عفونت اغلب حاد است و معمولا خود به خود برطرف میشود. اغلب به افراد مبتلا به این نوع عفونت توصیه میشود که استراحت کافی داشته باشند، مایعات فراوان بنوشند، مواد مغذی کافی دریافت کنند و از مصرف الکل خودداری کنند. با این حال، زنان بارداری که به این عفونت مبتلا میشوند نیاز به نظارت و مراقبت دقیق دارند.
درمان هپاتیت خود ایمنی
گزینههای درمانی با توجه به نوع هپاتیت، حاد یا مزمن بودن عفونت تعیین میشود.
کورتیکواستروئیدها، مانند پردنیزون یا بودسونید، در درمان اولیه هپاتیت خود ایمنی بسیار مهم هستند. آنها بر حدود 80 درصد از افراد مبتلا به این بیماری تاثیر دارند.
آزوتیوپرین (Imuran)، دارویی که سیستم ایمنی بدن را سرکوب میکند، اغلب در درمان گنجانده میشود. میتوان آن را با یا بدون استروئید استفاده کرد.
سایر داروهای سرکوب کننده سیستم ایمنی مانند مایکوفنولات (CellCept)، تاکرولیموس (Prograf) و سیکلوسپورین (Neoral) نیز میتوانند به عنوان جایگزین آزاتیوپرین برای درمان استفاده شوند.
بیشتر بخوانید: تب مالت، به اندازه یک لیوان شیر غیر پاستوریزه نزدیک است
نحوه تشخیص هپاتیت
تاریخچه و معاینه فیزیکی
برای تشخیص این نوع از بیماریهای مقاربتی، ابتدا پزشک سابقه بیمار را میگیرد تا عوامل خطر احتمالی هپاتیت عفونی یا غیرعفونی را تعیین کند.
در طول معاینه فیزیکی، پزشک ممکن است به آرامی شکم بیمار را فشار دهد تا ببیند آیا درد و حساسیت وجود دارد یا خیر. پزشک امکان دارد احساس کند که آیا کبد بیمار بزرگ شده است یا خیر. اگر پوست یا چشمها زرد شده است، پزشک در طول معاینه به این موضوع توجه میکند.
آزمایشهای عملکرد کبد
آزمایشهای عملکرد کبد از نمونههای خون برای تعیین میزان کارآیی کبد استفاده میکند. نتایج غیرطبیعی این آزمایشها ممکن است اولین نشانه وجود مشکل باشد، به ویژه اگر در معاینه فیزیکی بیماری کبد هیچ نشانهای نشان ندهد. سطوح بالای آنزیم کبدی امکان دارد نشان دهد که کبد دچار استرس، آسیب یا عدم عملکرد صحیح است.
سایر آزمایشهای خون
اگر آزمایشهای عملکرد کبد غیرطبیعی باشد، احتمالا پزشک آزمایش خون دیگری را برای تشخیص منبع مشکل تجویز میکند. این آزمایشها میتوانند ویروسهای ایجاد کننده هپاتیت را بررسی کنند. آنها همچنین میتوانند برای بررسی آنتی بادیهایی که در شرایطی مانند هپاتیت خود ایمنی شایع هستند استفاده شوند.
سونوگرافی
سونوگرافی شکمی با استفاده از امواج اولتراسوند تصویری از اندامهای داخل شکم ایجاد میکنند. این آزمایش به پزشک اجازه میدهد تا کبد و اندامهای مجاور آن را از نزدیک مشاهده کند. میتواند نشان دهد:
- مایع در شکم وجود دارد
- آسیب یا بزرگ شدن کبد ایجاد شده است
- وجود تومورهای کبدی
- ناهنجاریهای کیسه صفرا
گاهی اوقات پانکراس در تصاویر سونوگرافی نیز خود را نشان میدهد. این میتواند یک آزمایش مفید در تعیین علت عملکرد غیرطبیعی کبد باشد.
بیوپسی کبد
بیوپسی کبد یک روش تهاجمی است که شامل برداشتن نمونهای از بافت کبد توسط پزشک میشود. این کار را میتوان از طریق پوست با سوزن انجام داد و نیازی به جراحی ندارد. به طور معمول، از سونوگرافی برای راهنمایی پزشک هنگام گرفتن نمونه بیوپسی استفاده میشود.
این آزمایش به پزشک اجازه میدهد تا تعیین کند که عفونت یا التهاب چگونه بر کبد تاثیر گذاشته است. همچنین میتوان از آن برای نمونهبرداری از مناطقی در کبد استفاده کرد که غیرطبیعی به نظر میرسند.
بیشتر بخوانید: سل، یک بیماری شایع که اگر درمان نشود میتواند مرگبار باشد
نکاتی برای پیشگیری از هپاتیت
بهداشت
رعایت بهداشت خوب یکی از راههای کلیدی برای جلوگیری از ابتلا به نوع A و E است. اگر به کشورهای دارای بهداشت ضعیف سفر میکنید، باید از موارد زیر اجتناب کنید:
- آب محلی
- یخ
- صدف خام یا نپخته
- میوه و سبزیجات خام
از هپاتیت B، C و D که از طریق خون آلوده منتقل میشود، میتوان با موارد زیر جلوگیری کرد:
- عدم استفاده از سوزنهای مواد مخدر
- تیغ مشترک
- عدم استفاده از مسواک دیگران
- لمس نکردن خون ریخته شده
هپاتیت B و C همچنین میتوانند از طریق مسائل جنسی (رابطه و تماس جنسی صمیمی) منتقل شوند. انجام رابطه جنسی ایمن با استفاده از کاندوم میتواند به کاهش خطر عفونت کمک کند.
واکسنها
استفاده از واکسنها کلید مهمی در پیشگیری از این بیماری است. واکسیناسیون برای جلوگیری از توسعه نوع A و B در دسترس است. در حال حاضر متخصصان در حال ساخت واکسن علیه نوع C هستند. واکسن نوع E در چین وجود دارد، اما در بسیاری از کشورها در دسترس نیست.
عوارض هپاتیت
نوع مزمن B یا C اغلب میتواند منجر به مشکلات جدی سلامتی شود. از آنجا که این ویروس بر کبد تاثیر میگذارد، افراد مبتلا به نوع مزمن B یا C در معرض موارد زیر هستند:
فیبروز
یکی از شایعترین عوارض هپاتیت مزمن، فیبروز است، وضعیتی که در اثر زخم کبد ایجاد میشود. در موارد فیبروز، کبد در اثر التهاب مداوم آسیب میبیند و باعث ایجاد بافت اسکار برای ترمیم خود میشود. متاسفانه، این اتفاق بافت اسکار کبد را از کارکرد قبلی باز میدارد.
خبر خوب این است که اگر فیبروز به موقع کنترل شود و محدود به قسمت کوچکی از کبد باشد، بقیه اندام میتواند سختتر کار کند و عملکردهای عادی خود را حفظ کند. اگر فیبروز ایجاد شود و گستردهتر شود، آن را سیروز مینامند.
سیروز کبدی
فیبروز گسترده سیروز نامیده میشود. انواع هپاتیت B، C و الکلی میتوانند باعث سیروز، بیماری کبد چرب و سایر بیماریهای مرتبط با کبد شوند. اسکار ناشی از سیروز اغلب برگشتناپذیر است. در موارد شدید و بدون درمان، بهترین روش ممکن است پیوند کبد باشد.
سرطان کبد
سرطان کبد یکی از عوارض سیروز است. سرطان کبد ممکن است به عنوان یکی از دو نوع کارسینوم کبدی و کلانژیوکارسینوما ایجاد شود. کارسینوم کبدی بر سلولهای کبد تاثیر میگذارد، در حالی که کلانژیوکارسینوم بر مجاری صفراوی تاثیر میگذارد.
نارسایی کبد
نارسایی کبدی یک عارضه جدی اما غیر معمول این بیماری است. پزشکان از اصطلاحات مختلفی برای توصیف تغییرات نارسایی کبدی مانند نارسایی کبدی شدید، نارسایی کبدی شایع یا نارسایی حاد کبدی استفاده میکنند. اگر کبد دیگر کار نکند، این میتواند بدن را به تعطیلی کشانده و در نهایت کشنده باشد.
دلایل خاصی برای نارسایی کبد وجود دارد، اما به طور کلی، نارسایی زمانی به وجود میآید که کبد آنقدر آسیب دیده باشد که نتواند نیازهای بدن را برآورده کند.
بیشتر بخوانید :کبد| انواع بیماری کبد| علت تا درمان
گلومرولونفریت
گلومرولونفریت یک اختلال کلیوی است که در اثر التهاب ایجاد میشود و اغلب به پاسخ ایمنی مربوط است. این بیماری بیشتر در مبتلایان به عفونت مزمن نوع B و نوع C مشاهده میشود.
کرایوگلوبولینمی
کرایوگلوبولینمی یک بیماری غیرمعمول است که توسط یک گروه غیرطبیعی از نوعی پروتئین ایجاد میشود که رگهای خونی کوچک را مسدود میکند. این بیماری در کسانی که مبتلا به عفونت مزمن نوع B و نوع C هستند شایع است و میتواند منجر به مشکلات گردش خون شود.
انسفالوپاتی کبدی
از دست دادن شدید عملکرد کبد، مانند نارسایی کبدی، میتواند باعث التهاب مغز شود، چیزی که به انسفالوپاتی معروف است. انسفالوپاتی پیشرفته کبدی یک بیماری جدی است و معمولا کشنده خواهد بود.
پرفشاری خون پورتال
یکی از کارهای مهم کبد، فیلتر کردن خون است. با این حال، سیروز و سایر مشکلات میتوانند سیستم گردش خون پورت کبد را مختل کنند. هنگامی که این سیستم پورت مسدود شده باشد، خون نمیتواند از سیستم گوارشی به کبد بازگردد و فشار افزایش مییابد و شرایطی به نام فشار خون پورتال ایجاد می کند. این یک عارضه جدی است و می تواند کشنده باشد.
پورفیری
پورفیری گروهی از بیماریها است که در اثر مشکلات پردازش مواد شیمیایی مهم در بدن به نام پورفیرین ایجاد میشود. یک نوع، به نام porphyria cutanea tarda، منجر به تاول دست و صورت میشود و از عوارض نادر عفونت مزمن نوع C است.
بیشتر بخوانید: داروهايي كه برای کبد مضر هستند
عفونت مشترک ویروسی
یکی دیگر از عوارض چالش برانگیز این بیماری احتمال ابتلا به دو عفونت ویروسی به طور همزمان است. هپاتیت باعث عفونت دوم نمیشود، اما باعث میشود سیستم ایمنی بدن با موفقیت به سایر ویروسها حمله کند.
ویروس نقص ایمنی انسانی (HIV) یک عفونت مشترک برای افراد مبتلا به این بیماری است. به همین دلیل، اگر فرد مبتلا به هپاتیت است، همیشه باید اقدامات احتیاطی را در برابر عفونت HIV انجام دهد.
افراد مبتلا به هپاتیت مزمن B و C تشویق میشوند که از مصرف الکل اجتناب کنند، زیرا میتواند بیماریها و نارساییهای کبدی را تسریع کند. برخی مکملها و داروها نیز میتوانند بر عملکرد کبد تاثیر بگذارند. اگر بیمار هپاتیت مزمن B یا C دارد، قبل از مصرف داروهای جدید با پزشک خود مشورت کند.