سرخک در کودکان، زمان واکسیناسیون و تفاوتش با سرخجه
سرخک در کودکان و بزرگسالان یک بیماری بسیار واگیردار ویروسی در دستگاه تنفسی است که بر اثر آلودگی به یک ویروس دارای RNA به وجود میآید.
به طور عمده سرخک در کودکان بروز پیدا کرده و ایجاد خطر میکند؛ اما در موارد نادری چون واکسینه نبودن، ضعف سیستم ایمنی، بارداری و… بزرگسالان را نیز مبتلا میکند و میتواند خطرآفرین باشد.
با پیشرفت علم پزشکی و فراهم شدن امکان واکسیناسیون عمومی امن و موثر، میزان شیوع ابتلا و مرگ در اثر این بیماری، کاهش بسیار چشمگیری نسبت به قرنها و دهههای گذشته داشته؛ اما امروزه همچنان سرخک در کودکان یکی از عوامل مهم مرگ و میر در سراسر جهان -خصوصا کشورهای توسعهنیافته و در حال توسعه بهشمار میرود.
بر اساس آمار سال 2017 سازمان بهداشت جهانی (WHO)، حدود 110 هزار مرگومیر بر اثر سرخک و یا عوارض ناشی از آن ثبت شده است.
بر اساس این گزارش بیشترین آمار فوت ناشی از سرخک در کودکان زیر پنج سال اتفاق میافتد و بخش بزرگی از این تعداد، مربوط به کشورهای درحال توسعه است که سرخک هنوز در آنها ریشهکن نشده است.
البته متاسفانه در سالهای اخیر آمار ابتلا به سرخک در کودکان کشورهای پیشرفته مثل امریکا هم با افزایش مواجه شده که میتواند به دلیل گرایش به عدم واکسیناسیون کودکان توسط برخی از والدین باشد.
برای اینکه بدانید سرخک چیست؟ در چه شرایطی بزرگسالان به سرخک مبتلا میشوند؟ بهترین زمان واکسن سرخک در کودکان چند ماهگی است؟ تفاوت سرخک و سرخجه چه هستند؟ و… با ما در این مقاله همراه شوید.
بیشتر بخوانید :کم خوابی کودکان، مشکلی غمانگیز که کودکان را آزار میدهد
سرخک چیست؟
سرخک (measles) بیش از هر چیز با دانههای قرمزی که بر روی پوست بیمار ظاهر میشوند شناخته شدهاست؛ اما علت شناسایی سرخک به عنوان یک بیماری دستگاه تنفسی این است که ویروس سرخک که هوابرد (airborne) است از طریق این دستگاه وارد بدن میشود.
این ویروس در ابتدا به ریهها و اندامهای تنفسی حمله میکند، موجب ایجاد سرفه، اختلال تنفسی و علائمی شبیه به سرماخوردگی یا آنفلوآنزا میشود.
در مراحل بعدی بیماری، با انتقال ویروس عامل سرخک به دیگر نقاط بدن از طریق دستگاه گردش خون، سایر علائم از جمله دانههای ریز و سرخرنگ بروز پیدا میکنند.
عامل بیماری سرخک چیست و چگونه عمل میکند؟
سرخک یک عفونت ویروسی هوابرد است که از طریق تنفس (در واقع از راه جابهجایی میان مولکولهای موجود در هوا) از فردی به فرد دیگر انتقال پیدا میکند و از لحاظ بیماریزایی، در دسته بیماریهای بسیار مسری و واگیردار طبقهبندی میشود.
ویروس عامل بیماری سرخک در کودکان و بزرگسالان از گونه موربیلیوویروس است. انسان تنها میزبان شناختهشده این ویروس محسوب میشود و این ویروس در هیچ گونه جانوری دیگری مشاهده نشدهاست.
ویروس سرخک در مخاط گلو و بینی فرد ناقل جای میگیرد و خصوصا هنگام عطسه و سرفه به دیگران سرایت میکند.
این ویروس میتواند تا دو ساعت پس از خروج از بدن ناقل، در هوا باقی بماند و از طریق ورود به چشم، دهان یا بینی، دیگران را آلوده کند.
میزان بیماریزایی سرخک بهحدی است که در صورت تماس با فرد مبتلا -که پس از دوره نهفتگی بیماری و از روز چهارم ظاهر شدن دانههای قرمز روی پوست، ناقل محسوب میشود -تا 90 درصد کسانی که با او در تماس هستند (در صورت واکسینه نبودن و نداشتن ایمنی) میتوانند به این ویروس آلوده شوند.
میزان ریسک و خطر ناشی ابتلا به سرخک زمانی بالاتر است که فرد واکسینه نشده باشد؛ علاوه بر این در برخی موارد سرخک در کودکان کم سن (زیر 5 سال)، افراد دارای سیستم ایمنی ضعیفشده (به دلایل مختلف مانند بیماریهای خودایمنی، داروهای سرکوبکننده سیستم ایمنی، شیمی درمانی، پیوند مغز استخوان و…) و نیز زنان باردار، میتواند ایجاد خطر کند.
بیشتر بخوانید :سردرد کودکان همراه تب، میتواند دلایلی جدی داشته باشد
آشنایی با مهمترین علائم سرخک در کودکان و بزرگسالان
این بیماری ابتدا یک دوره نهفتگی را سپری میکند و سپس در حدود ده تا 12 روز پس از ورود به بدن فرد مبتلا، علائم اولیه سرخک به تدریج ظاهر میشوند که شباهت بسیاری به علائم سرماخوردگی، آنفلوآنزا و بیماریهای مشابه دارند و شاید در برخی موارد به همین دلیل جدی گرفته نمیشوند. مهمترین این علائم عبارتاند از:
- سرفه
- قرمزی چشمها
- تب
- آبریزش بینی
- خشکی و التهاب گلو
- دانههای سفید داخل دهان
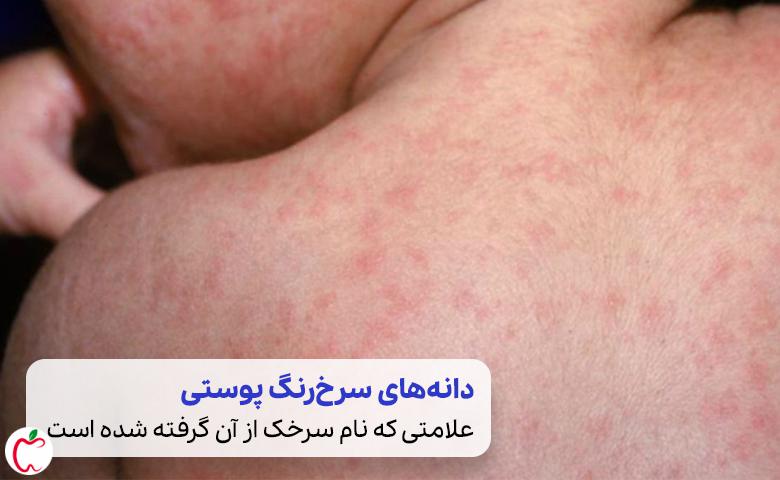
در کنار این علائم اولیه، دانههای سرخ رنگ پوستی که نام سرخک هم از آنها گرفته شده، مشهورترین عارضه این بیماری به شمار میروند.
جوشها یا دانههای قرمز معمولا در حداکثر دو هفته بعد از ورود ویروس به بدن فرد (چند روز پس از شروع تب) ظاهر میشوند.
روند شکل گیری این جوشها ابتدا از سر (مرز محل رویش موها در پیشانی)، صورت و گردن شروع میشود و سپس به کل بدن گسترش پیدا میکند.
این دانهها معمولا 4 تا 6 روز بعد از ظاهر شدن، به همان ترتیبی که بروز پیدا کردهاند (از سر و گردن تا بقیه نقاط بدن) شروع به فروکش و از بین رفتن میکنند.
بیشتر بخوانید: علت بی خوابی نوزاد را برطرف و زندگی خود را زیباتر کنید!
بروز سرخک در کودکان چگونه است و چرا بیشترین ابتلا و مرگومیر سرخک در کودکان اتفاق میافتد؟
با وجود آنکه این ویروس میتواند در بدن هر انسانی ساکن شود و در صورت عدم وجود ایمنی، باعث ابتلا به سرخک شود، اما چرا بیشترین میزان بیماریزایی و مرگومیر سرخک در کودکان اتفاق میافتد؟ دلیل اصلی در آسیبپذیر بودن سیستم ایمنی و دستگاه تنفسی کودکان است.
بیشتر کودکان و نوزادان در همان سالهای ابتدایی زندگی (از تولد تا 5 سالگی) ممکن است به سرخک مبتلا شوند و در شرایط مختلفی سرخک در کودکان میتواند منجر به خطرات جدی و حتی مرگ شود.
کودکان و نوزادانی که سیستم ایمنی ضعیفی دارند یا از سوء تغذیه رنج میبرند، در صورت ابتلا به سرخک در معرض عوارض جدی ثانویه مانند عفونتهای تنفسی (مثل ذات الریه)، کوری، التهاب مغزی (آنسفالیت)، اسهال شدید و اختلال گوارشی، عفونت گوش (که در برخی موارد منجر به از دست دادن شنوایی میشود) و دیگر عوارض قرار میگیرند که بسیاری از آنها میتواند در صورت وخامت، خطرناک و مرگبار باشد.
بالاترین میزان مرگومیر ناشی از عوارض این بیماری در کودکان، به دلیل ایجاد عفونت ثانویه دستگاه تنفسی (مانند ذات الریه) ثبت شدهاست که در حقیقت به دلیل آسیب سرخک به این دستگاه و ضعیف بودن سیستم ایمنی و دستگاه تنفسی کودک روی میدهد.
بالاترین ریسک ابتلای سرخک در کودکان، درست در فاصله زمانی میان تولد تا پیش از دریافت اولین دوز واکسن است.
زمان دریافت اولین دوز واکسن سرخک در کودکان معمولا پس از دوازده ماهگی است و نوزادان معمولا تا پیش از یک سالگی به دلیل وجود ایمنی -که با تغذیه از شیر مادر فراهم میشود؛ واکسن سرخک را دریافت نمیکنند. البته تحقیقات نشان میدهد که این ایمنی ممکن است بعد از دو و نیم ماهگی یا در صورت قطع شدن شیردهی توسط مادر از بین برود.
بیشتر بخوانید: کم خوابی نوزاد؟ آیا چنین چیزی ممکن است؟
آیا سرخک درمان دارد؟
بر اساس یافتههای پزشکی موجود هیچ روش قطعی و مشخصی برای درمان سرخک در کودکان و بزرگسالان وجود ندارد و تنها راه مقابله با گسترش این بیماری، پیشگیری است که از طریق واکسیناسیون عمومی و ایجاد ایمنی جمعی روی میدهد.
بیماریهای ویروسی بر خلاف بیماریهای ناشی از باکتری، نسبت به داروهای آنتیبیوتیک واکنشی نشان نمیدهند و درمان دارویی خاصی برای آنها وجود ندارد.
در حال حاضر برای تقویت سیستم ایمنی بیمار مبتلا به سرخک و کمک به گذراندن دوران بیماری میتوان استراحت، خوردن مایعات زیاد و مکملهایی مانند ویتامین A را تجویز کرد.
همچنین با استفاده از داروهای مسکن (مانند خانواده داروهای استامینوفن و ایبوپروفن) برای کاهش تب و التهاب و دستگاه بخور برای بهبود علائمی چون سرفه و سوزش گلو، علائم این بیماری را تا حدودی کنترل کرد.
در حقیقت سرخک وقتی به پایان میرسد که دوره بیماری طی شود و خود ویروس و نشانههای بیماری، در طول بازه زمانی دو تا سه هفته ناپدید شوند.
علاوه بر این، کسانی که تصور میکنند در معرض ویروس سرخک قرارگرفتهاند و خطر ابتلا به این بیماری تهدیدشان میکند، میتوانند از دو راه برای مداخله پزشکی استفاده کنند.
این روشها میتوانند به پیشگیری از ابتلا به سرخک یا حداقل کاهش شدت آن در صورت ابتلا کمک کنند. این دو راه عبارتاند از:
- دریافت واکسن سرخک تا حداکثر 72 ساعت پس از زمانی که فرد در معرض ویروس بوده
- دریافت یک دوز آنتی بادی ایمونوگلوبولین (نوعی پروتئین ایمنیساز) تا حداکثر 6 روز پس از قرار گرفتن در معرض ویروس
بیشتر بخوانید: سردرد شبانه کودکان، مشکلی که نباید به سادگی از آن گذشت
واکسن سرخک چیست و واکسیناسیون آن چگونه انجام میشود؟
ایجاد ایمنی جمعی از طریق واکسیناسیون عمومی، تنها راه شناختهشده برای مقابله با سرخک به شمار میرود.
واکسن سرخک از سال 1963 میلادی در آمریکا به صورت واکسن حاوی ویروس مرده ساخته و تولید شد و در طول سالیان بعد به شکل کنونی ارتقا یافت.
واکسیناسیون عمومی سرخک از دهه 1980 میلادی آغاز شد و آمار تکاندهنده سالانه 2 میلیون و 600 هزار نفر کشته بر اثر این بیماری و عوارض آن، رو به کاهش گذاشت؛ تا جایی که امروزه در کشورهای پیشرفته این بیماری تقریبا ریشهکن شده و در کشورهای درحال توسعه نیز آمار مرگ و میر آن کاهش چشمگیری داشته است.
واکسن رایج فعلی شامل بخشهایی از ویروس زنده است و در بسیاری از کشورها در ترکیب با واکسنهای دیگ -مثل اوریون، سرخجه مشهور به ترکیب MMR) به صورت دوگانه و سهگانه تزریق میشود.
از سال 2005 واکسن آبلهمرغان نیز به این ترکیب اضافه شده و با نام مخفف MMRV، به عنوان مهمترین داروی مورد نیاز برای سلامت پایه، در صدر فهرست داروهای ضروری سازمان بهداشت جهانی (WHO) قرار دارد.
بیشتر بخوانید: درمان سردرد کودکان با روشهایی فوقالعاده
زمان واکسن سرخک در کودکان
آمارها نشان میدهد میزان ایمنی ایجاد شده پس از دریافت یک دوز واکسن سرخک در کودکان 9 ماهه، 85 درصد است و در کودکان 12 ماهه، به 95 درصد میرسد.
بر اساس آمارهای همهگیرشناسی، در صورت واکسینه بودن 93 درصد از جمعیت یک کشور، سرخک در آنجا ریشهکن شده بهشمار میرود؛ اما در صورت کاهش این جمعیت واکسینه، احتمال شیوع دوباره این بیماری وجود دارد.
در حال حاضر، زمان واکسن سرخک در کودکان بین 9 تا 12 ماهگی است. معمولا در کشورهایی که شیوع سرخک در آنها بالاست و ریسک ابتلای سرخک در کودکان (بهرغم دارا بودن ایمنی احتمالی از طریق شیر مادر) بیشتر است، بر اساس توصیه سازمان بهداشت جهانی، دوز اول واکسن در 9 ماهگی تزریق میشود؛ در سایر کشورها زمان دریافت دوز اول ممکن است تا 12 ماهگی نیز به تعویق بیفتد.
آیا نیازی به تکرار واکسیناسیون هست؟
بر اساس نظر متخصصان دریافت یک دوز واکسن سرخک در دوران نوزادی میتواند ایمنی لازم را تا حد زیادی تامین کند.
اگرچه در برخی موارد بزرگسالانی که در کودکی یک دوز واکسن دریافت کردهاند، ممکن است باز هم در خطر ابتلا به این بیماری قرار بگیرند.
بررسیهای مرکز کنترل بیماریهای عفونی آمریکا (CDC) نشان میدهد که با دریافت دو دوز واکسن در کودکی، ایمنی لازم در برابر سرخک تا پایان زندگی فراهم میشود.
بیشتر بخوانید: گلودرد کودکان را جدی بگیرید |سرماخوردگی یا کووید 19
تفاوت سرخک و سرخجه چیست؟
بسیاری از افراد دو بیماری سرخک (Measles) و سرخجه (Rubella) را یکی میدانند یا سرخجه را که در گذشته به عنوان سرخک آلمانی شناخته میشد؛ یکی از انواع سرخک بهشمار میآورند؛ اما در حقیقت این دو بیماری کاملا متفاوت هستند و توسط دو ویروس متفاوت ایجاد میشوند.
سرخجه -که به دلیل قطع شدن تب بعد از سه روز به نام سرخک سهروزه نیز شناخته میشود توسط ویروسی به نام «روبلا» ایجاد میشود و به اندازه سرخک واگیردار و خطرناک نیست.
البته ابتلا به سرخجه در مواردی مثل دوران بارداری ممکن است خطرناک باشد و مشکلات عدیدهای را برای مادر و خصوصا جنین داخل رحم ایجاد کند.
با وجود تفاوت سرخک و سرخجه از نظر ویروس عامل بیماری و طول مدت علائم، این دو بیماری از بسیاری نظرات با هم شباهت دارند و همین شباهت باعث اشتباه گرفتن این دو با یکدیگر میشود.
سرخجه نیز مانند سرخک از طریق هوا و ذرات ریز ناشی از عطسه یا سرفه منتقل میشود و تنها میزبان ویروس آن انسان است.
تشخیص سرخک و سرخچه چگونه است؟
سرخجه باعث ایجاد تب و ضایعات پوستی میشود که از برخی نظرات به دانههای سرخرنگ سرخک و ضایعات پوستی مخملک شباهت دارند؛ اما این دانهها به طور معمول ابتدا در پشت گوش ظاهر میشوند و پس از آن در سراسر بدن گسترش مییابند.
تشخیص افتراقی سرخجه از سرخک و مخملک، معمولا با استفاده از آزمایش خون، ادرار یا مدفوع یا آزمایش روی این ضایعات پوستی صورت میگیرد.
سرخجه معمولا -نسبت به بیماریهایی مثل سرخک- علائم خیلی شدیدی ندارد، غالبا باعث تب (تا حداکثر سه روز) و علائم مشابه سرماخوردگی میشود و در برخی موارد نیز میتواند بدون علامت باشد.
از دیگر علائم بالینی سرخجه که در بعضی موارد ظاهر میشوند، میتوان به تورم غدد لنفاوی پشت گوش و التهاب ملتحمه چشم اشاره کرد.
بیشتر بخوانید :چگونه حملات میگرن را در کودکان کاهش دهیم ؟
خلاصه
سرخک در کودکان را میتوان با واکسینه کردن آنها در زمان مناسب کنترل کرد. آمارها نشان میدهند میزان ایمنی ایجاد شده پس از دریافت یک دوز واکسن سرخک در کودکان به 95 درصد میرسد که ایمنی بسیار بالایی به شمار میرود.
همچنین بر اساس آمارهای همهگیرشناسی، در صورت واکسینه بودن 93 درصد از جمعیت یک کشور میتوان سرخک را در آنجا ریشهکن شده به حساب آورد.
نکته قابل تامل در آمارهای به دست آمده از کشورهای توسعه یافته طی سالهای اخیر این است که هرچقدر تعداد افراد واکسینه در جامعه کمتر شود احتمال شیوع دوباره این بیماری بالاتر میرود.
بنابراین با انتخاب بهترین زمان واکسن سرخک در کودکان که شامل بازه سه ماهه 9 تا 12 ماهگی است، نه تنها از مبتلا شدن آنها جلوگیری میشود، بلکه در واقع به واکسینه شدن جامعه نیز کمک خواهد شد.