بیماری لوپوس؛ از علائم پوستی تا آسیب به مفاصل، کلیه، مغز، قلب و ریه
بیماری لوپوس (Lupus) یک عارضه خودایمنی مزمن است. لوپوس اریتماتوزیس سیستمیک به عنوان شایعترین نوع این بیماری شناخته میشود. بیماری لوپوس روی خیلی از بخشهای بدن تاثیر میگذارد و در سراسر بدن التهاب ایجاد میکند. در این مقاله از مجله پزشکی سیوطب میخواهیم بیماری لوپوس و علائم و درمانهای این اختلال را به شما معرفی کنیم.
بیماری لوپوس
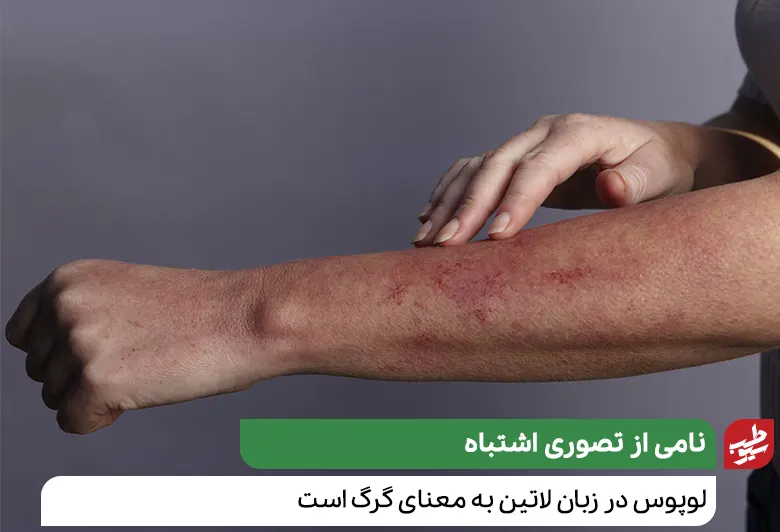
لوپوس در زبان لاتین به معنای گرگ است. این بیماری در قرن سیزدهم به این نام خوانده شد، زیرا تصور میشد که عارضههای پوستی مانند لکههای روی صورت گرگ ظاهر میشود.
بیماری لوپوس عارضهای است که شاید اسم آن را کمتر شنیده باشید. دلیل آن هم این است که شیوع بیماری نسبت به برخی اختلالهای دیگر، نسبتا کمتر است. در این اختلال خودایمنی، دستگاه دفاعی به بافتها و اندامهای بدن حمله میکند.
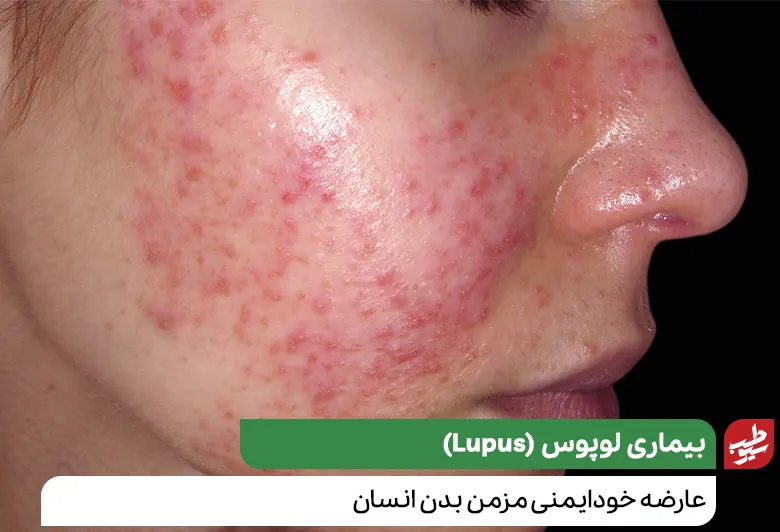
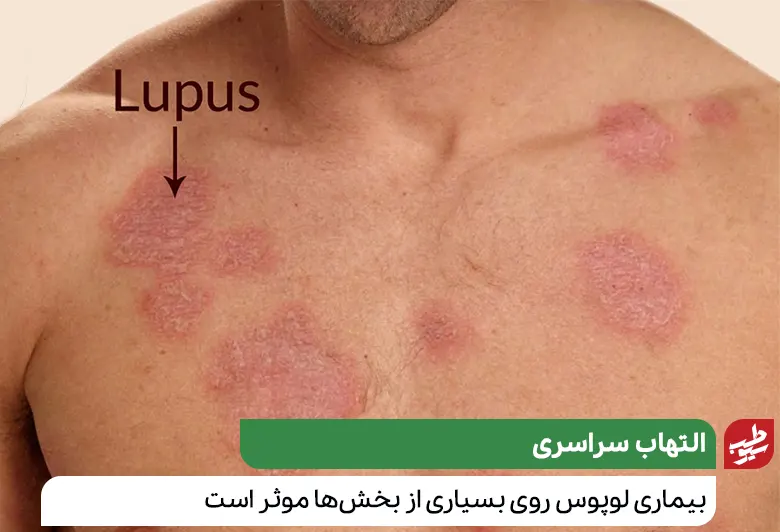
بیماری لوپوس که با علائم پوستی و زیبایی ظهور میکند، از هر ۱۰ هزار نفر، سه نفر را مبتلا میسازد. التهاب ناشی از لوپوس میتواند بر بسیاری از سیستمهای مختلف بدن از جمله مفاصل، پوست، کلیهها، سلولهای خونی، مغز، قلب و ریهها تاثیر بگذارد.
تشخیص لوپوس میتواند دشوار باشد، زیرا علائم و نشانههای آن اغلب شبیه علائم بیماریهای دیگر است. مشخصترین علامت لوپوس، ضایعه پوستی روی صورت شبیه بالهای پروانه است که روی هر دو گونه باز میشود.
این علائم در بسیاری از موارد، رخ میدهد. برخی از افراد، مستعد ابتلا به لوپوس متولد میشوند که شاید توسط عفونتها، برخی داروها یا حتی نور خورشید ایجاد شود.
در حالی که هیچ درمانی برای لوپوس وجود ندارد، درمانها میتوانند به کنترل علائم کمک کنند.
بیشتر بخوانید: ذات الریه یا پنومونی؛ از علائم خطرناک تا درمانهای خانگی سینه پهلو
انواع بیماری لوپوس
انواع مختلفی از لوپوس وجود دارد، از جمله:
- لوپوس اریتماتوز سیستمیک (SLE)
- لوپوس پوستی (مانند لوپوس اریتماتوز دیسکوئید [DLE])
- لوپوس ناشی از دارو (DIL)
- لوپوس نوزادی
همانطور که گفتیم لوپوس اریتماتوز سیستمیک، شایعترین شکل لوپوس است که 70درصد موارد لوپوس را شامل میشود. این یک وضعیت سیستمیک است. این امر به آن معنی است که میتواند اندامها و سیستمهای متعددی را در سراسر بدن تحت تاثیر قرار دهد.
به همین دلیل، لوپوس اریتماتوز سیستمیک شکل شدیدتری از لوپوس است. علائم میتواند از خفیف تا شدید متغیر باشد.
بیشتر بخوانید: تعریق شبانه در فصول مختلف زنگ خطری برای حضور بیماریهای دیگر
لوپوس اریتماتوز دیسکوئید
در لوپوس اریتماتوز دیسکوئید که نوعی لوپوس پوستی است، علائم فقط روی پوست تاثیر میگذارد. لوپوس اریتماتوز دیسکوئید به صورت ضایعات دایرهای شکل ظاهر میشود، معمولا روی پوست سر و صورت، اگرچه میتوانند در سایر قسمتهای بدن مانند داخل گوش دیده شوند.
ضایعات قرمز رنگ هستند و شاید ضخیم و پوسته پوسته شوند. در برخی موارد، ضایعات منجر به زخم و تغییر رنگ پوست میشوند. اگر ضایعات روی پوست سر زخمی شود، شاید مو در آن ناحیه دوباره رشد نکند.
لوپوس اریتماتوز دیسکوئید بر اندامهای داخلی تاثیر نمیگذارد، اما طبق بنیاد لوپوس آمریکا، حدود 10درصد از افراد مبتلا به لوپوس اریتماتوز دیسکوئید به لوپوس اریتماتوز سیستمیک نیز مبتلا میشوند.
با این حال شاید این افراد قبلا لوپوس اریتماتوز سیستمیک داشته باشند و علائم پوستی آنها ابتدا به تشخیص لوپوس اریتماتوز دیسکوئید منجر شده باشد.
بیشتر بخوانید: ۱۲ درمان خانگی زخم دهان و رهایی از دردهای آزار دهنده
لوپوس اریتماتوز پوستی تحت حاد
لوپوس اریتماتوز تحت حاد پوستی به ضایعاتی پوستی گفته میشود که در قسمتهای در معرض نور خورشید بدن، ظاهر میشوند. این ضایعات باعث ایجاد بافت اسکار نمیشوند، اما شاید باعث تغییر رنگ پوست شوند.
بیشتر بخوانید: هپاتیت ب و مرگ خاموش
لوپوس ناشی از دارو
لوپوس ناشی از دارو، یک بیماری خودایمنی است که توسط برخی داروها پدید میآید. علائم معمولا مشابه علائم لوپوس اریتماتوز سیستمیک هستند، اما اغلب شدت کمتری دارند.
بیش از 100 دارو به عنوان علل بالقوه لوپوس ناشی از دارو شناسایی شده است. داروهایی که معمولا با لوپوس ناشی از دارو مرتبط هستند عبارتند از:
- هیدرالازین، یک داروی فشار خون
- پروکائین آمید، یک داروی آریتمی قلبی است
- ایزونیازید، آنتیبیوتیکی است که برای درمان سل استفاده میشود
- مینوسیکلین، آنتیبیوتیکی است که برای درمان برخی از بیماریهای پوستی استفاده میشود
علائم لوپوس ناشی از دارو پس از ماهها یا سالها درمان مداوم با این داروها ظاهر میشود. تقریبا 5درصد از افرادی که هیدرالازین مصرف میکنند و 20درصد از افرادی که پروکائین آمید طولانیمدت استفاده میکنند به لوپوس ناشی از دارو مبتلا میشوند.
اگرچه سایر داروها میتوانند لوپوس ناشی از دارو را القا کنند، اما احتمال آن بسیار کمتر است. لوپوس ناشی از دارو معمولا ظرف 6 ماه پس از قطع دارو از بین میرود.
بیشتر بخوانید: سرخک| علائم، عوارض و راههای پیشگیری از آن را بشناسید
لوپوس نوزادی
لوپوس نوزادی زمانی رخ میدهد که در دوران بارداری، آنتیبادیهای خاصی با جفت تماس پیدا میکنند. آنتیبادیهایی که میتوانند باعث لوپوس نوزادی شوند، آنتیبادیهایی هستند که با لوپوس و بیماری شوگرن مرتبط هستند.
والدین شاید یکی از این شرایط را داشته باشند یا اصلا علائمی نشان ندهند، اما همچنان میتوانند این آنتیبادیها را منتقل کنند. در این شرایط، احتمال ابتلای نوزاد به لوپوس نوزادی 2درصد تخمین زده میشود.
در هنگام تولد، نوزادان مبتلا به لوپوس نوزادی شاید ضایعههای پوستی، مشکلات کبدی و گلبول خون پایین داشته باشند. علائم پوستی لوپوس نوزادی معمولا پس از چند هفته از بین میرود.
با این حال برخی از نوزادان شاید یک معضل قلبی مادرزادی داشته باشند که در آن قلب نمیتواند عمل پمپاژ طبیعی و ریتمیک را تنظیم کند. این عارضه جدیتری است و احتمالا نوزاد نیاز به درمان جدی داشته باشد.
اکثر نوزادان متولد شده از والدین مبتلا به لوپوس اریتماتوز سیستمیک کاملا سالم هستند. با این حال یک فرد مبتلا به لوپوس اریتماتوز سیستمیک شاید بخواهد با یک پزشک در مورد اینکه چگونه وضعیت او احتمالا بر بارداری تاثیر بگذارد، صحبت کند.
بیشتر بخوانید: انواع هپاتیت A تا E و بهترین روشهای پیشگیری از ابتلا
علائم بیماری لوپوس
علائم و نشانههای بیماری لوپوس ممکن است به طور ناگهانی ظاهر شوند یا به آهستگی ایجاد شوند، همچنین میتوانند خفیف، شدید، موقت یا دائمی باشند. اکثر افراد مبتلا به لوپوس بیماری خفیفی دارند که با دورههایی به نام شعلهور شدن مشخص میشود، زمانی که علائم و نشانهها برای مدتی بدتر میشوند، سپس بهبود مییابند یا حتی برای مدتی کاملا ناپدید میشوند.
علائم و نشانههای لوپوس که تجربه میکنید بستگی به این دارد که کدام سیستم بدن تحت تاثیر این بیماری قرار گرفته است. شایعترین علائم و نشانهها عبارتند از:
- خستگی
- تب
- درد مفاصل، سفتی و تورم
- ضایعه پوستی پروانهای شکل روی صورت که گونهها و پل بینی را میپوشاند یا ضایعه پوستی در نقاط دیگر بدن
- ضایعات پوستی که با قرار گرفتن در معرض آفتاب ظاهر یا بدتر میشوند
- انگشتان دست و پا که هنگام قرار گرفتن در معرض سرما یا در مواقع استرسزا سفید یا آبی میشوند
- تنگی نفس
- درد قفسه سینه
- خشکی چشم
- سردرد، گیجی و از دست دادن حافظه
بیشتر بخوانید: عفونت ادراری | چگونه به این عفونت مبتلا نشویم؟
چه زمانی باید به پزشک مراجعه کرد؟
در صورت بروز عارضه پوستی غیرقابل توضیح، تب مداوم، درد مستمر یا خستگی به پزشک مراجعه کنید.
علل بیماری لوپوس
لوپوس به عنوان یک بیماری خودایمنی زمانی رخ میدهد که سیستم ایمنی بدن به بافتهای سالم بدن حمله میکند. این احتمال وجود دارد که لوپوس ناشی از ترکیب ژنتیک و محیط زندگی شما باشد.
به نظر میرسد افرادی که دارای استعداد ارثی برای لوپوس هستند، شاید در تماس با چیزی در محیط که میتواند باعث ایجاد این مشکل شود، به آن مبتلا شوند.
با این حال، علت لوپوس در بیشتر موارد ناشناخته است. برخی از محرکهای بالقوه بیماری لوپوس عبارتند از:
نور خورشید
قرار گرفتن در معرض نور خورشید شاید باعث ایجاد ضایعات پوستی لوپوس یا ایجاد پاسخ داخلی در افراد مستعد شود.
عفونتها
ابتلا به عفونت میتواند باعث شروع لوپوس یا عود در برخی افراد شود.
داروها
لوپوس میتواند توسط انواع خاصی از داروهای فشار خون، داروهای ضدتشنج و آنتی بیوتیکها تحریک شود. افرادی که مبتلا به لوپوس ناشی از دارو هستند معمولا با قطع مصرف دارو بهتر میشوند. به ندرت، علائم شاید حتی پس از قطع دارو ادامه یابد.
بیشتر بخوانید: تب مالت، به اندازه یک لیوان شیر غیر پاستوریزه نزدیک است
عوامل خطرساز در ارتباط با بیماری لوپوس
عواملی که شاید خطر ابتلا به لوپوس را افزایش دهند عبارتند از:
- جنسیت؛ لوپوس در زنان شایعتر است
- سن؛ اگرچه لوپوس افراد در هر سنی را تحت تاثیر قرار میدهد، اما اغلب در سنین 15 تا 45 سالگی تشخیص داده میشود
- نژاد؛ لوپوس در آمریکاییهای آفریقایی تبار، اسپانیایی تبارها و آسیایی_آمریکاییها شایعتر است
بیشتر بخوانید: کبد| انواع بیماری کبد| علت تا درمان
عوارض بیماری لوپوس
التهاب ناشی از لوپوس میتواند بسیاری از نواحی بدن شما را تحت تاثیر قرار دهد، از جمله:
کلیهها
لوپوس میتواند باعث آسیب جدی کلیه شود و نارسایی کلیه یکی از علل اصلی مرگ و میر در میان افراد مبتلا به لوپوس است.
مغز و سیستم عصبی مرکزی
اگر مغز شما تحت تاثیر لوپوس قرار گرفته باشد، شاید سردرد، سرگیجه، تغییرات رفتاری، مشکلات بینایی و حتی سکته مغزی یا تشنج را تجربه کنید. بسیاری از افراد مبتلا به لوپوس مشکلات حافظه را تجربه میکنند و احتمالا در بیان افکار خود مشکل داشته باشند.
خون و عروق خونی
لوپوس شاید منجر به مشکلات خونی شود، از جمله کاهش تعداد گلبولهای قرمز سالم (کم خونی) و افزایش خطر خونریزی یا لخته شدن خون. همچنین میتواند باعث التهاب رگهای خونی شود.
ریهها
ابتلا به لوپوس احتمال ابتلا به التهاب پوشش حفره قفسه سینه را افزایش میدهد که میتواند تنفس را دردناک کند. خونریزی در ریهها و ذاتالریه نیز ممکن است.
قلب
لوپوس میتواند باعث التهاب عضله قلب، شریانها یا غشای قلب شود. خطر ابتلا به بیماریهای قلبی عروقی و حملات قلبی نیز به شدت افزایش مییابد.
انواع دیگر عوارض بیماری لوپوس
ابتلا به لوپوس خطر ابتلا به موارد زیر را نیز افزایش میدهد:
عفونت
افراد مبتلا به لوپوس مقابل عفونت آسیبپذیرتر هستند، زیرا هم این بیماری و هم درمانهای آن میتوانند سیستم ایمنی بدن را تضعیف کنند.
سرطان
به نظر میرسد ابتلا به لوپوس خطر ابتلا به سرطان را افزایش میدهد. با این حال، خطر کم است.
مرگ بافت استخوانی
مرگ بافت استخوانی زمانی اتفاق میافتد که خونرسانی به استخوان کاهش مییابد و اغلب منجر به شکستگیهای کوچک در استخوان و در نهایت به فروپاشی استخوان میشود.
عوارض بارداری
زنان مبتلا به لوپوس بیشتر در معرض خطر سقط جنین هستند. لوپوس خطر ابتلا به فشار خون بالا در دوران بارداری و زایمان زودرس را افزایش میدهد. برای کاهش خطر این عوارض، پزشکان اغلب به تاخیر انداختن بارداری تا زمانی که بیماری شما حداقل به مدت شش ماه تحت کنترل باشد، توصیه میکنند.
بیشتر بخوانید: انگل چیست؟ نشانه های وجود انگل در بدن چیست؟
درمان بیماری لوپوس
هیچ درمانی برای لوپوس وجود ندارد. درمانها شاید شامل داروهای ضدالتهاب غیراستروئیدی، کورتیکواستروئیدها، سرکوبکنندههای ایمنی، هیدروکسی کلروکین و متوترکسات باشد.
اگرچه کورتیکواستروئیدها به سرعت موثر هستند، استفاده طولانیمدت منجر به عوارض جانبی میشود. اثبات نشده که داروهای جایگزین بر این بیماری تاثیر بگذارد.
امید به زندگی در میان افراد مبتلا به بیماری لوپوس کمتر است. این مشکل به طور قابل توجهی خطر بیماری قلبی عروقی را افزایش میدهد و این شایعترین علت مرگ است.
با درمان مدرن، حدود 80درصد از افراد مبتلا بیش از 15 سال زنده میمانند. زنان مبتلا به لوپوس، حاملگیهایی دارند که خطر بیشتری دارد اما اغلب موفقیتآمیز هستند.
نرخ بیماری لوپوس بین کشورها از 20 تا 70 در هر 100 هزار متغیر است. زنان در سنین باروری حدود 9 برابر بیشتر از مردان مبتلا میشوند. در حالی که معمولا بین 15 تا 45 سالگی شروع میشود، طیف وسیعی از سنین میتواند تحت تاثیر قرار بگیرد.
افراد آفریقایی، حوزه کارائیب و چینیتبار، بیشتر از سفیدپوستان در معرض خطر هستند. نرخ بیماری در کشورهای در حال توسعه نامشخص است.
بیشتر بخوانید: روش هاي خانگي درمان تبخال
نکات پایانی در ارتباط با بیماری لوپوس
لوپوس که در اصطلاحات علمی به عنوان لوپوس اریتماتوز سیستمیک (SLE) شناخته میشود، یک بیماری خودایمنی است که در آن سیستم ایمنی به اشتباه به بافتهای سالم در بسیاری از قسمتهای بدن حمله میکند.
علائم بین افراد متفاوت است و شاید خفیف تا شدید باشد. علائم شایع عبارتند از مفاصل دردناک و متورم، تب، درد قفسه سینه، ریزش مو، زخم دهان، غدد لنفاوی متورم، احساس خستگی و عارضههای پوستی قرمز که بیشتر در صورت مشاهده میشود.
غالبا دورههایی از بیماری وجود دارد که شعلهور شدن بیماری نامیده میشود و دورههایی از بهبودی وجود دارد که در طی آن علائم کمی وجود دارد. علت بیماری لوپوس مشخص نیست.
تصور میشود که ژنتیک همراه با عوامل محیطی تاثیرگذار باشند. در میان دوقلوهای همسان، اگر یکی مبتلا شود، 24درصد احتمال دارد که دیگری نیز مبتلا شود. اعتقاد بر این است که هورمونهای جنسی زنانه، نور خورشید، سیگار کشیدن، کمبود ویتامین D و برخی عفونتها نیز این خطر را افزایش میدهند.
این مکانیسم شامل پاسخ ایمنی توسط اتوآنتی بادیها علیه بافتهای خود فرد است.
این فاکتورها معمولا آنتیبادیهای ضدهستهای هستند و منجر به التهاب میشوند. تشخیص میتواند دشوار باشد و بر اساس ترکیبی از علائم و آزمایشهای آزمایشگاهی است. تعدادی دیگر از انواع بیماری لوپوس اریتماتوز از جمله لوپوس اریتماتوی دیسکوئید، لوپوس نوزادی و لوپوس اریتماتوی تحت حاد پوستی وجود دارند.
